2. 臓器移植
![]()
日本では、昭和54年から心臓停止後の腎臓の移植が行われていましたが、心臓や肝臓、肺などの臓器が重度の病気になられた患者さんは、移植を希望しながらも日本で亡くなられていました。あるいは、海外で外国人枠の恩恵に授かり、移植を受けてこられる方がわずかにいるのが現状でした。
しかし、1997年10月16日「臓器移植法」が施行されたことにより、心臓停止後の腎臓と角膜の移植に加え、脳死からの心臓、肝臓、肺、腎臓、膵臓、小腸などの移植が法律上可能になりました。
脳死での臓器提供には、本人の書面による生前の意思表示と家族の承諾が必要です。
また、この意思表示は15歳以上に限定されているため、特にからだの小さな子供に適するサイズの心臓の提供が難しく、子供の心移植に大きな課題を残しています。
* 臓器移植法は、“臓器の移植に関する法律”が正式名称です。
目的は、移植医療の適正な実施。基本的理念は、臓器提供に関する本人意思の尊重、臓器提供の任意性の担保、移植術を必要とする者に対しての適切な実施、
移植術を受ける機会の公平性の担保、が骨子です。
注:心停止後の膵臓の提供については、本人の意思表示が必要。
![]()
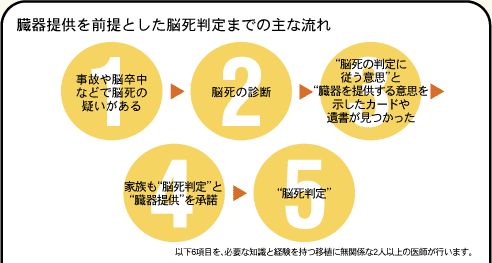
以下6項目を、必要な知識と経験を持つ移植に無関係な2人以上の医師が行います。
死は、竹内基準に基づいて6つの項目によって脳死判定がおこなわれ判断されています。特に、移植を前提とした脳死判定は、脳外科医など移植医療と無関係な二人以上の医師が6時間をおいて2回行います。2回目の脳死判定が終了した時刻が死亡時刻となります。脳死を経て死亡される方は、全死亡者の1%未満といわれています。
* 日本における一般的な死の概念である心臓停止の三徴候は、
1. 心拍動の停止、
2. 自発呼吸の停止、
3. 対光反射の消失・瞳孔散大
の状態を指します。
![]()
臓器を提供する側には、提供に付随する検査や手術などについての費用の負担はありません。
また、あくまでも善意による提供ですので、臓器提供に対する報酬はありません。
厚生大臣からの感謝状が贈られます。一方、臓器の提供を受けた側は、腎臓、肝臓、角膜については保険による医療費の算定が行われ、請求されますが、心臓や肺、肝臓についてはまだ保険が適応されていないものもあります。また、臓器の搬送に実費がかかった場合、請求されることもあります。
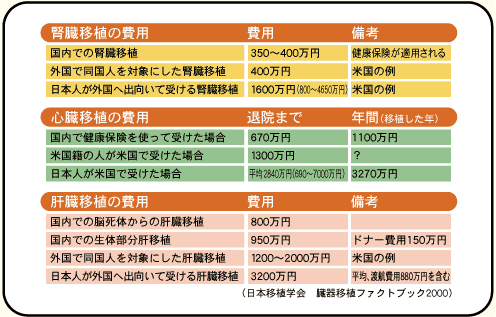
海外で移植を受ける場合、保険の適応が無いので高額な医療費となり、渡航費、現地での滞在費も含めると、日本で移植を受ける場合の4倍近くにもなってしまいます。
臓器移植に係る経費(平成13年5月臓器移植対策室調べ)
(単位:万円)
|
|
術前検査費 |
移植手術費 |
移植後入院 |
移植後 |
退院後 |
|
心臓移植 |
30〜500 |
(平均280) |
600〜1800 |
17〜290 |
400〜500 |
|
肺移植 |
5〜7 |
42〜230 |
310〜1110 |
43〜300 |
200 |
|
肝臓移植 |
(平均8) |
54〜240 |
200〜1650 |
17〜93 |
200 |
|
膵腎同時移植 |
15 |
170 |
640〜1500 |
100〜130 |
200 |
|
小腸移植 |
|
14 |
880 |
26 |
|
2つの臓器提供の法的条件
*
OPTING IN:
本人が生前、臓器提供の意思を示していた場合または家族が臓器提供に同意した場合、臓器提供が行われる。日本では、脳死で提供する場合、本人の意思表示かつ家族の同意が必要。
*OPTING
OUT:
本人が生前、臓器提供に反対の意思を文書で残さない限り、臓器提供をするものとみなす。
臨床の現場では家族の反対があれば実際には臓器提供をしないことが多い。
![]()
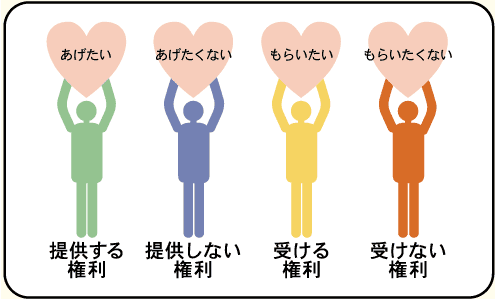
移植に関しては、どなたにも4つの権利があります。
死後に臓器を「あげたい」「あげたくない」、あるいは移植のための臓器を「もらいたい」「もらいたくない」という権利であり、どの考え方も尊重されなければいけません。現在の臓器移植法の下では、脳死を人の死としてとらえるかとらえないかは、個人で判断し選択できますし、死後の臓器提供も自分で決定できる権利があります。
ただし、最終的には必ず家族の承諾が必要となるので、大切な家族と各々の意思について相談し、伝えておくことが重要です。
脳死で提供したい場合は、必ず意思表示カードに記入してください。
参考ホームページ:(社)日本臓器移植ネットワーク
参考図書:「脳死・臓器移植の本当の話」小松美彦 PHP新書